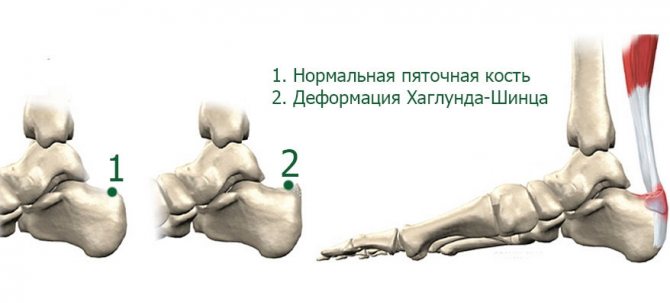
Первое описание болезни Шинца дал в 1907 г шведский хирург Хагланд, однако своим названием она обязана другому врачу – Шинцу, который занимался ее изучением в дальнейшем. Заболевание поражает детей в возрасте 7 – 11 лет и характеризуется нарушением процесса костеобразования в бугре пяточной кости.
Девочки страдают данным недугом несколько чаще и в более раннем возрасте, 7-8 лет. У мальчиков первые симптомы обычно наблюдаются после 9 лет. Иногда болезнь Хаглунда Шинца диагностируется у взрослых людей, ведущих активный образ жизни.
Что такое болезнь Шинца
Болезнь Шинца, или остеохондропатия бугра пятки, представляет собой асептический (неинфекционный) некроз губчатой костной ткани, который отличается хроническим течением и может осложняться микропереломами. Почему появляется такое нарушение, достоверно неизвестно. Предположительной причиной являются локальные расстройства кровообращения, спровоцированные внешними либо внутренними факторами, в число которых входят:
- перенесенные инфекции;
- нарушение метаболизма;
- наследственная предрасположенность;
- интенсивные физические нагрузки и частые травмы ног.
Болезнь Шинца у детей провоцируют регулярные занятия спортом, когда область пятки постоянно подвергается микротравмам. Патология может проходить по мере взросления, однако болевой синдром, как правило, держится достаточно долго и окончательно стихает только после прекращения роста ребенка.
Остеохондропатия пяточной кости диагностируется чаще всего у активных детей и подростков, но иногда наблюдается и у абсолютно неспортивных детей. Взрослые болеют крайне редко.
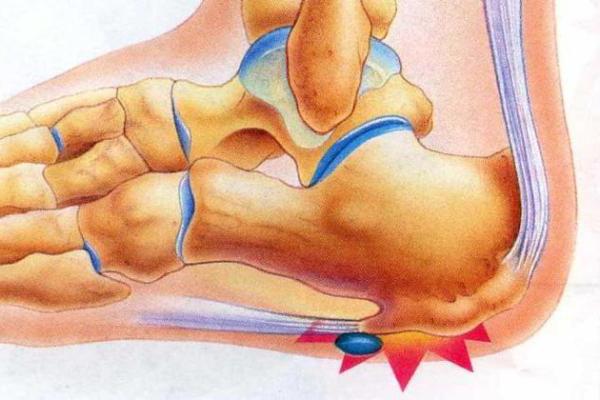
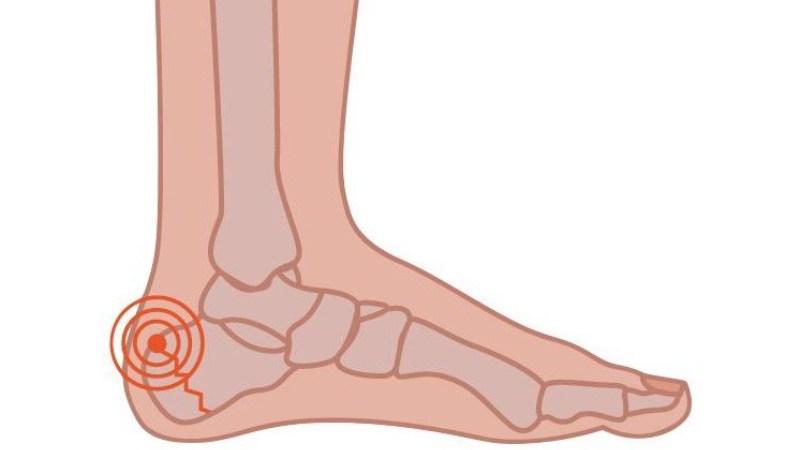
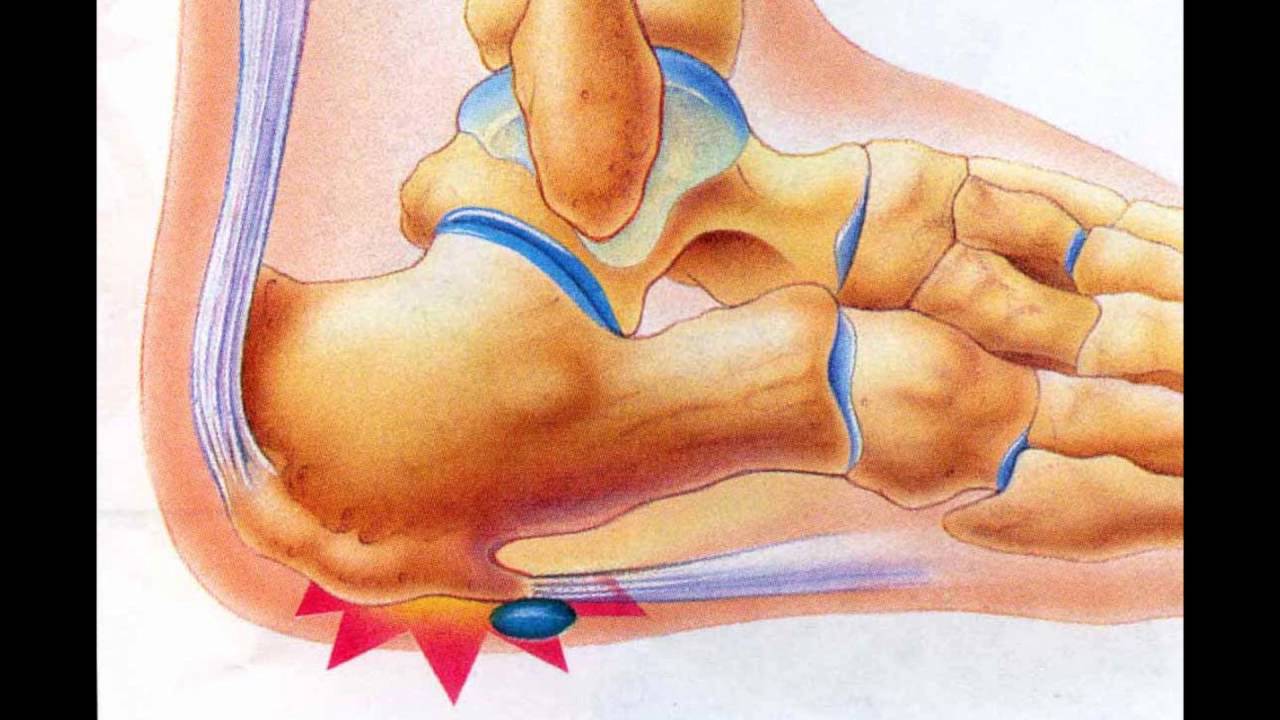
Кость пятки – это наиболее крупная кость стопы, которая выполняет опорную функцию и принимает активное участие в передвижениях человека. Она входит в состав подтаранного, пяточно-кубовидного и таранно-пяточно-ладьевидного сустава.
Пяточный бугор расположен позади пяточной кости и представляет собой массивное костное образование. Он принимает на себя существенную нагрузку, когда человек находится в вертикальном положении. Бугор пятки служит не только для опоры, но и способствует поддержке свода стопы, поскольку к нему крепится мощная и длинная подошвенная связка.
К заднему сегменту пяточного бугра прикреплено наиболее крупное и прочное сухожилие человека – ахиллово. Именно пяточное сухожилие обеспечивает подошвенное сгибание, когда стопа отводится вниз от голени.
Снизу пяточного бугра, в подошвенной части, находится солидный слой подкожно-жировой клетчатки, защищающей пяточную зону от травм, а также толстый кожный покров. Наследственный фактор определяет небольшое количество или врожденную узость сосудов, которые кровоснабжают пяточную кость. Инфекции, травматические повреждения и обменные нарушения негативно влияют на состояние артерий.
Вследствие повышенных физических нагрузок страдает сосудистый тонус, и пяточный бугор перестает получать достаточно питания. В результате начинаются некротические изменения, и часть костной ткани отмирает.
Профилактика
Как предотвратить патологии пяточной кости и ахиллова сухожилия? Для профилактики таких заболеваний необходимо придерживаться следующих рекомендаций:
- Занятия ребенка спортом должны быть умеренными. Изнурительные тренировки с повышенной нагрузкой на ноги противопоказаны в детском возрасте.
- В рацион детей нужно регулярно включать продукты, богатые кальцием и витамином D. Эти вещества необходимы для правильного формирования и укрепления костной ткани.
- Важно следить за тем, чтобы ребенок носил удобную обувь с мягкими стельками и супинаторами.
- При появлении болевого синдрома после падений и ушибов пяточной кости необходимо своевременно обращаться к травматологу.
- Очень важно обращать внимание на вес ребенка. Лишние килограммы создают повышенную нагрузку на хрящевую ткань.
- Нужно следить за состоянием кожи на пятках. При возникновении разрастаний на эпидермисе надо немедленно посетить дерматолога.

Пять стадий развития
Повреждение пяточной кости может быть односторонним и двусторонним, патологический процесс чаще наблюдается только в одной конечности и подразделяется на несколько этапов:
- I – асептический некроз, формирование некротического очага;
- II – импрессионный перелом, «проваливание» отмершего участка вглубь кости;
- III – фрагментация, раскалывание пораженной кости на отдельные фрагменты;
- IV – костная резорбция, исчезновение нежизнеспособной ткани;
- V– регенерация, обновление кости за счет соединительной ткани и последующее окостенение.
Симптомы
Начало патологии бывает как острым, так и вялотекущим. Первым признаком является боль в одной или обеих пятках после бега или другой нагрузки с участием ног (долгая ходьба, прыжки). Область пяточного бугра увеличивается, и пятка выглядит опухшей. Вместе с тем симптомы воспаления отсутствуют, однако кожа в пораженном месте может краснеть и становиться горячей на ощупь.
Одна из особенностей болезни – высокая чувствительность к раздражителям: любые прикосновения к пятке вызывают выраженный болевой синдром. К типичным симптомам можно также отнести затрудненное из-за болезненности сгибание и разгибание стопы, а также стихание боли в ночное время.
Степень тяжести патологии может отличаться, и одни пациенты испытывают незначительные боли при ходьбе и опоре на пятку, а другие – не могут обойтись без вспомогательных средств – костылей или трости. В большинстве случаев наблюдается отечность и кожная атрофия – объем и эластичность кожного покрова уменьшается. Несколько реже слабеют и атрофируются мышцы голени.
Лечение: эффективные препараты и вспомогательные методы
Цель терапии — перевести острый воспалительный процесс в ремиссию. Для этого ревматологи назначают комплексное лечение. Оно включает:
- абсолютный покой для ног;
- медикаментозные средства;
- фитотерапию;
- физиотерапевтические процедуры;
- массаж.
Детям с такой патологией полезно есть овощные блюда.
Хороший эффект дает облучение кварцем и ножные ванны. Бинтование и перевязки устраняют перегрузку стопы. Супинаторы обеспечивают правильное расположение ноги и быстрейшее исцеление. Диетологи активно корректируют пациентам питание, рекомендуя соки и смузи, овощные блюда, обогащенные витаминами и минералами. В таблице представлены фармакологические медикаменты для лечения апофизита пяточной кости и их лечебный эффект:
Что предлагает народная медицина?
В домашних условиях для уменьшения воспаления и облегчения боли проводят лечебные процедуры, согласовывая их с врачом. Из народных средств рекомендовано:
- Контрастные ванночки. Продолжительность процедуры 15 минут. В 2 тазика наливают воду: в один горячую, в другой холодную. Ноги держат в тазах поочередно.
- Теплая ванночка с морской солью. Длительность 10 минут.
- Согревающий компресс из вареной картошки и нескольких капель йодного раствора.
- Кашица из натертого хренового корня, приложенная на 3 часа под пленку. Сверху надевают шерстяные носки.
- Медовый компресс с солью и йодом.
Вернуться к оглавлению
Диагностика
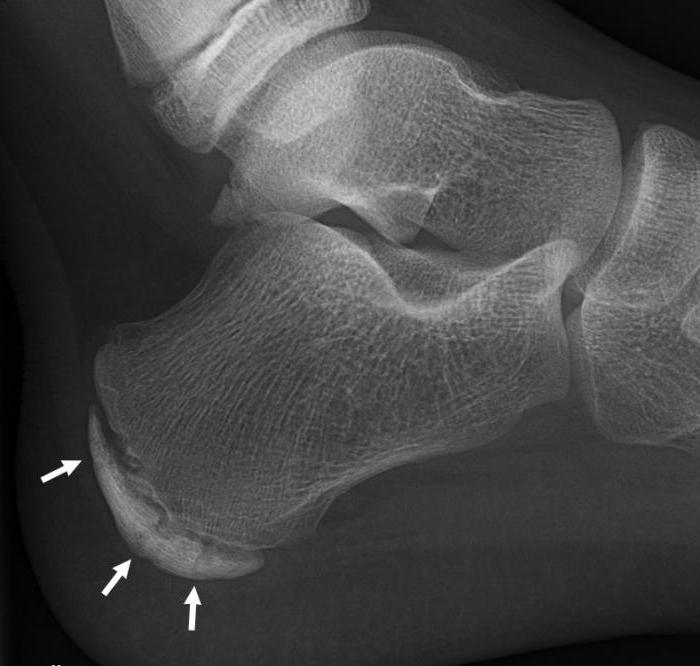
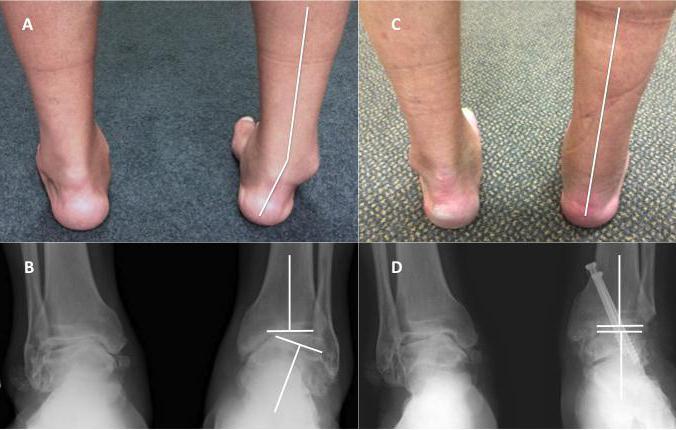
Необходимые исследования при болезни Шинца назначаются ортопедом или травматологом. Наиболее значимым диагностическим критерием является рентгенография, которая обязательно проводится в боковой проекции. Рентгенологические признаки на ранних и поздних стадиях таковы:
- ранние : кость пяточного бугра уплотненная, щель между ним и пяточной костью расширенная. Участок, на котором формируется новая костная ткань, выглядит пятнистым, что свидетельствует о неравномерной структуре ядра окостенения. В зоне видимости находятся рыхлые очаги верхнего костного слоя;
- поздние : пяточный бугор фрагментирован, есть признаки структурной перестройки и образования нового губчатого вещества кости.
В некоторых случаях результаты рентгена могут быть недостаточно точными (например, при наличии нескольких ядер окостенения). Тогда для уточнения диагноза назначаются дополнительные исследования – магнитно-резонансная или компьютерная томография.
Чтобы исключить воспаление синовиальной капсулы или надкостницы, остеомиелит, туберкулез костей и опухоли, необходимы анализы крови и мочи. Результаты обычно показывают отсутствие лейкоцитоза и нормальный уровень СОЭ.
Лечение
Терапия болезни Хагланда-Шинца преимущественно консервативная, в редких случаях показано оперативное вмешательство. Лечебные методы могут немного отличаться в зависимости от состояния ребенка и тяжести симптомов. Однако каждому пациенту рекомендуется снизить нагрузку на ноги и использовать ортопедические приспособления – стельки, супинаторы или подпяточники.
Если болевой синдром носит выраженный характер, то конечность кратковременно фиксируют гипсом. Для уменьшения болевых ощущений назначаются противовоспалительные, обезболивающие и сосудорасширяющие (вазодилататорные) средства, а также витамины группы В.
Хороший эффект дают физиопроцедуры – электрофорез, диатермия, ультразвук с Гидрокортизоном, микроволны, озокеритовые аппликации. Электрофорез может проводиться с Новокаином, Бруфеном и Пирогеналом, витаминами В6 и В12, а также с анальгетиками.
Разгрузить стопу, и пяточный бугор в частности, помогает ортопедический тутор с разгрузочным стременем, который надевается на голень и стопу. Это устройство фиксирует ногу в согнутом положении. В некоторых случаях необходимо применение дополнительных приспособлений, предотвращающих разгибание ноги в коленном суставе и фиксирующих его в положении сгибания.
Немаловажное значение имеет обувь, которая должна иметь каблук средней высоты и ортопедическую вкладку-стельку с внутренним и внешним сводом. Лучше всего сделать такую стельку на заказ с учетом индивидуальных параметров стопы.
Какие методы включает в себя комплексное лечение?
Терапия избавляет от мучительных симптомов.
Терапия основывается исключительно на консервативных методиках, которые включают в себя:
- Соблюдение режима покоя. В восстановительный период апофизита строго воспрещаются любые активные мероприятия.
- ЛФК и массаж. Помогают устранить болевой синдром. Гимнастика разрабатывается индивидуально с учетом всех особенностей организма и проводится под наблюдением специалиста.
- Выбор правильной обуви. Рекомендуется применение специализированных ортопедических стелек, которые помогут снять нагрузку на ногу. А также не разрешается носить обувь на плоской подошве — это усилит развитие клинических проявлений.
- Курс нестероидных противовоспалительных препаратов. Показаны к применению, если ребенка мучают сильные боли в пяточной области.
- Витаминный комплекс. Назначается для поддержания уровня необходимых витаминов и микроэлементов для нормального становления опорно-двигательной системы.
Цель терапии — перевести острый воспалительный процесс в ремиссию. Для этого ревматологи назначают комплексное лечение. Оно включает:
- абсолютный покой для ног;
- медикаментозные средства;
- фитотерапию;
- физиотерапевтические процедуры;
- массаж.
Предлагаем ознакомиться Можно ли свечи Индометацин при геморрое?
Детям с такой патологией полезно есть овощные блюда.
| Группы препаратов | Лечебное действие | Медпрепарат |
| НПВП | Уменьшают воспалительные процессы, облегчают боль | «Нурофен» |
| «Найз» | ||
| «Сулиндак» | ||
| Анальгетики | Устраняют болевые приступы | «Парацетамол» |
| «Панадол» | ||
| «Калпол» | ||
| Препараты кальция | Необходимы для формирования костной ткани | «Кальцемин» |
| «Кальция глюконат» | ||
| «Компливит Кальций Д3» | ||
| Витамин Д | Регулирует фосфорно-кальциевый обмен, обеспечивает прочность костной и хрящевой ткани | «Вигантол» |
| «Эргокальциферол» | ||
| «Альфа Д3-Тева» |
Детям с такой патологией полезно есть овощные блюда.
| Группы препаратов | Лечебное действие | Медпрепарат |
| НПВП | Уменьшают воспалительные процессы, облегчают боль | «Нурофен» |
| «Найз» | ||
| «Сулиндак» | ||
| Анальгетики | Устраняют болевые приступы | «Парацетамол» |
| «Панадол» | ||
| «Калпол» | ||
| Препараты кальция | Необходимы для формирования костной ткани | «Кальцемин» |
| «Кальция глюконат» | ||
| «Компливит Кальций Д3» | ||
| Витамин Д | Регулирует фосфорно-кальциевый обмен, обеспечивает прочность костной и хрящевой ткани | «Вигантол» |
| «Эргокальциферол» | ||
| «Альфа Д3-Тева» |
Описание заболевания
Пяточную кость заболевание поражает наиболее часто у детей в подростковый период. Если не заниматься лечением, то в дальнейшем остеохондропатия может перерасти в серьезные проблемы. Ввиду повышенной нагрузки, именно кости стоп чаще всего подвергаются хондропатии. Заболевание локализуется, как правило, в виде некроза асептического характера в плюсневой, ладьевидных и пяточных костях, в предплюсне и в блоке таранной кости.
Установить точные причины появления отсеохонропатии костей не получается. Однако медики выдвигают несколько версий ее этиологии. Если говорить о подростках, то патология часто возникает на фоне сбоя в формировании тканей костей. В случае взрослого возраста, речь скорее идет о повышенной физической нагрузке на костную систему организма. Нередко причина происхождения заболевания остается невыясненной. В данной статье мы рассмотрим виды остеохондропатии пяточной кости.
Виды остеохондропатии
Чтобы понять серьезность данной патологии и степень нарушения в опорно-двигательной системе, необходимо рассмотреть наиболее распространенные виды остеохондропатии. Чаще всего некрозом стопы страдают девочки в подростковый период. Локализуется заболевание в головке второй плюсневой кости, протекает в довольно легкой форме и не представляет собой серьезных опасностей для здоровья ребенка. Из проявлений можно отметить болезненные ощущения при физической нагрузке, легкую хромоту и отек. Терапия проводится консервативными методами, главным условием успешного выздоровления является неподвижность пораженного участка.
Болезнь Келлера
Чуть реже можно встретить болезнь Келлера. От нее страдают дети дошкольного возраста разных полов. Выделяется два вида данной патологии:
1. Некрозу подвергается ладьевидная кость в центре стопы.
2. Заболевание, при котором под ударом находится головка плюсневой кости, находящая у основания пальцев на стопе.
Проявляется остеохондропатия пяточной кости также небольшими отеками и покраснением кожного покрова, а также болевыми ощущениями. Главными направлениями терапии являются физиопроцедуры, витаминная поддержка организма и низкая интенсивность нагрузки на больную ногу.
Почему у ребенка может болеть пятка?
Причин для болевых ощущений может быть несколько. Чаще всего они появляются в результате:
- ношения неудобной обуви, несоответствия ее размера с длиной ноги, донашивание чужой;
- ушибы, растяжения и травмы, которые нередко случаются у детей;
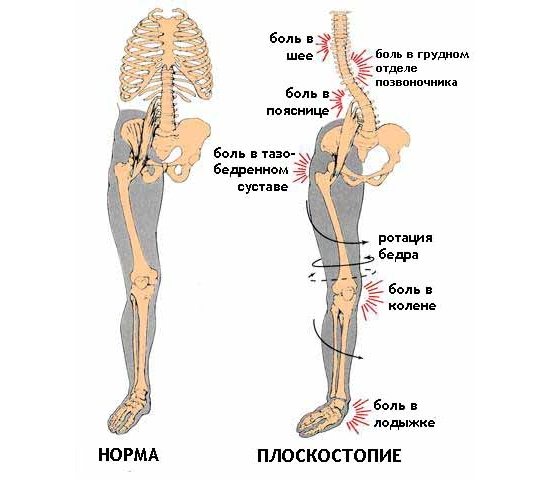
- косолапость, плоскостопие, неравномерное распределение нагрузки на стопу и пятку;
- повышенные спортивные нагрузки;
- авитаминоз;
- врожденные аномалии;
- наличие тяжелых инфекционных заболеваний.
Болезнь Шинца
Подростки также могут быть подвержены болезни Хаглунда Шинца, или остеохондропатии пяточного бугра. В данном случае нарушение происходит в формировании тканей костей. Как следствие такого сбоя в губчатой части кости начинается некроз асептического характера. Заболевание может поразить как одну, так и обе конечности. Проявляется болезнь Шинца сильными отеками, онемением и атрофией мышц в области голени. При обострении появляется сильный болезненный синдром, который не позволяет ребенку передвигаться.
Более редкие виды
Более редкими видами остеохондропатии являются поражения сесамовидных костей, иначе называемые болезнью Мюллера. К патологиям позвоночного столба причисляют болезнь Шейермана-Мау. Последняя чаще всего встречается среди подростков младше 18 лет. Такая патология приводит к искривлению позвоночника, что становится причиной болей в спине и снижения работоспособности. Поражение бедренной кости называют болезнью Легга-Кальве-Пертеса. К наиболее вероятным причинам данного заболевания относят полученные травмы бедра. Они могут нарушить кровоток и привести к некрозу. Почему возникает остеохондропатия пяточной кости?
Сакроилеит воспаление крестцово-подвздошного сустава
Воспаление крестцово-подвздошного сустава может быть инфекционным или асептическим. Проникновение патогенной микрофлоры может произойти следующим путем:
- при распространении из расположенных в брюшной полости или малом тазе очагов инфицирования (у женщин это может быть аднексит, у мужчин – простатит, у представителей обоих полов – цистит, пиелонефрит, колит, дизентерия, сальмонеллез и т.д.);
- распространение с током кров и лимфы – инфекция может быть занесена даже из кариозной полости зуба, воспаленного подчелюстного лимфатического узла, среднего уха и т.д.;
- образовании раневой поверхности в области подвздошно-крестцового сустава (ссадина, проникающее огнестрельное или ножевое ранение, разрыв, открытый тип перелома и т.д.);
- послеоперационное осложнение в случае нарушения правил асептики и антисептики при проведении хирургического вмешательства на пояснично-крестцовом отделе позвоночника;
- проведение пункции или спинальной анестезии с нарушением правил асептики и антисептики.
Сакроилеит крестцово-подвздошного сустава развивается остро. Симптомы воспаления подвздошно-крестцовый сустава:
- острая боль сбоку от крестца;
- повышение температуры тела и общая слабость, снижение работоспособности;
- покраснение кожных покровов в области поражения;
- болезненная пальпация и ощущение флюктуации при надавливании на область пораженного сустава;
- слабость в ноге на стороне поражения.
Все симптомы могут самостоятельно пройти в течение 7-10 дней. Особенно если это асептическая не гнойная форма артрита. Но это не означает полного выздоровления. Вероятнее всего сакроилеит перешел в фазу хронического рецидивирующего течения. Заболевание будет медленно прогрессировать и приведет к разрушению хрящевого защитного слоя. Затем начнет развиваться деформирующий остеоартроз крестцово-подвздошного сустава
Поэтому очень важно при развитии воспаления обращаться за медицинской помощью. Таким образом можно избежать серьезных проблем со здоровьем в будущем
Причины
Выше мы упоминали, что точных причин возникновения остеохондропатии установить не удается, однако медики склонны считать, что есть несколько факторов, которые существенно повышают риск развития данной патологии. Особой предпосылкой считается генетическая составляющая. Довольно часто некроз пяточной кости начинается у тех детей, чьи родители также имели данную остеохондропатию любой локализации в анамнезе. У них могли быть поражены любые виды костей в стопе, включая ладьевидную и головку плюсневой, а также позвоночник или другие костные ткани нижних конечностей.
Дети довольно часто сталкиваются с тем, что болит пятка и больно наступать (как лечить, рассмотрим ниже), если у них диагностированы эндокринные нарушения, сбои в гормональном фоне или процессе обмена веществ. Кости подвержены развитию патологий в случае наличия врожденных заболеваний, связанных с плохой усвояемостью различных необходимых для детского организма минералов и витаминов. В особенности это касается кальция, так как от него напрямую зависит состояние суставов и костей, а его дефицит становится причиной хрупкости и чувствительности костных тканей.
Еще одним возможным фактором, приводящим к остеохондропатии пяточной кости, является повышенная физическая нагрузка на ногу в целом и в особенности на стопу. Мышцам свойственно интенсивно сокращаться во время нагрузки, что приводит к появлению микротравм, а это, в свою очередь, способно ослабить защитные свойства суставов и костных тканей. Такое снижение резистентных качеств может повысить риск развития воспалительного процесса. Затрагивает губчатую костную структуру, а интенсивные физические нагрузки оказывают влияние на сжимание небольших сосудов в ней. Повышенную нагрузку испытывают на себе нижние конечности людей с излишним весом и проблемами с обменом веществ.
Первая помощь
Как правильно оказать помощь, если у ребенка болит пятка? Лечением заболеваний опорно-двигательного аппарата может заниматься только врач. Выбор необходимого метода терапии будет полностью зависеть от вида патологии.
Однако на доврачебном этапе можно попытаться купировать неприятные ощущения. Если у ребенка болит пятка, то необходимо прервать спортивные занятия и исключить нагрузки на ноги. До посещения врача можно прикладывать холодный компресс к пораженному участку. Если боль возникла вследствие неудачного прыжка или падения с высоты, то необходимо наложить шину на поврежденную конечность.
До посещения врача нежелательно давать ребенку обезболивающие лекарства. Это может смазать клиническую картину заболевания, и специалисту будет трудно поставить верный диагноз.
Симптомы остеохондропатии пяточной кости
В силу того что гормональные нарушения чаще встречаются у девочек, они и находятся в группе риска развития остеохондропатии. Главным признаком патологии является интенсивная боль в области пятки и пальцев, так как именно эти области стопы подвержены наибольшей нагрузке. В результате развития заболевания значительно снижается качество жизни пациента, ноги быстро устают, и происходит нарушение походки. Причины остеохондропатии пяточной кости важно выявить, чтобы терапия была правильной.
Болевой синдром, как правило, появляется после травмы пятки, физической нагрузки – как во время бега и ходьбы, так и после длительного нахождения в стоячем положении. Если патология задевает обе ноги, то ребенку свойственно начать ходить на носках, так как упор на пятки причиняет сильную боль. А так как в этом случае возрастает нажим на пальцы, без должного лечения это может привести к вальгусной деформации большого пальца, плоскостопию или искривлению стоп.
У ребенка болит пятка, больно наступать. Как лечить?
Активные занятия спортом, как и любая другая интенсивная физическая нагрузка, находятся под запретом для детей, у которых диагностирована остехондропатия пяточных костей. Такое ограничение может стать причиной атрофии мышц и кожи, а также нарушить чувствительность. Довольно часто встречаются случаи, когда поражены не только головки плюсневых костей, но и пятки, что не позволяет пациентам двигаться в естественном режиме, так как упор на стопу вызывает сильную боль. 2-3 плюсневые кости и большой палец наиболее часто страдают от остеохондропатии.
Так как в связи с болезнью изменяется походка человека, дальнейший прогресс патологии может вызвать болевые ощущения в районе голеностопа, мышц икр и бедра, а также в области позвоночника. Шанс возникновения патологии плюсневых костей возрастает, если у пациента плоскостопие. Лечение остеохондропатии пяточной кости должно быть своевременным.
Заболевания, нехарактерные для детского возраста
- Пяточная шпора или плантарный фасциит
Если у ребенка на пятке уплотнение и ему больно ходить, то, скорее всего это вызвано появлением пяточной шпоры, кальциево-соляного нароста на кости. Окончательный диагноз обычно подтверждается с помощью рентгена. Лечить пяточную шпору на начальных стадиях можно разнообразными средствами местного применения, а также проверенными народными средствами, но не стоит забывать о том, что далеко не все из них подходят для детей.
Это воспаление мешочков-полостей, расположенных в месте соединения суставов. Жидкость в этих мешочках нужна для смягчения движений сухожилий и мышц. Если у подростка бурсит, будут жалобы на резкую боль, температуру. Больное место отекшее и покрасневшее. Лечится это заболевание курсом антибиотиков, больная конечность фиксируется.
- Тендовагинит ахиллова сухожилия
Опять-таки заболевание, свойственное только детям-спортсменам. Воспаление в сухожильных оболочках, за счет которого сухожилие утолщается и мешает безболезненно двигать стопой.
Читайте на нашем сайте, что такое шипица на пятке, и как лечить это заболевание.
Стадии
Развитие патологии условно можно разделить на четыре стадии, для каждой из которых характерны свои симптомы и тяжесть поражения костных тканей.
Начальный этап длится до нескольких месяцев. На этой стадии возникает некроз тканей. Развивается болевой синдром в спине и конечностях. Рентген не показывает патологических изменений, что делает диагностику заболевания на этом этапе довольно сложной.
Продолжительность второй стадии составляет около года. За это время возникают серьезные изменения в тканях костей, происходит ее медленная дистрофия. Другим названием этой стадии считается этап компрессионного перелома. Наиболее подвержены воздействию бедро, позвоночник и стопы.
Третий период недуга длится вплоть до трех лет. На этой стадии области костной ткани, подвергавшиеся воздействию некроза, рассасываются и заменяются остеокластами.
Четвертая стадия характеризуется регенерацией тканей. При правильной и своевременной терапии излечение происходит без дальнейших осложнений. В отсутствие лечения может развиться прогрессирующий остеоартроз.
Диагностика остеохондропатии пяточной кости
В случае если ребенок проявляет беспокойство в отношении стоп и жалуется на боли в спине или ногах, нужно пройти обследование у ортопеда. Оптимальным вариантом для дальнейшей успешной терапии является своевременная диагностика.
При определении диагноза врач опирается на симптомы заболевания и результаты различных исследований. На начальном этапе пациент отправляется на рентгенологическое обследование. При этом снимок делается не только костей пятки, но и всей стопы, так как есть вероятность наличия осложнений или сочетанных патологий. Рентген-снимок может показать травмы, артроз и другие заболевания костей стопы.
В дополнение к рентгену для уточнения диагноза проводится ультразвуковое исследование или магнитно-резонансная томография. В отдельных случаях врач может назначить также артроскопию. Это необходимо, чтобы исключить остеомиелит, костный туберкулез, бурсит или злокачественные новообразования.
Лечение
Консервативные методы при лечении остеохондропатии применяются наиболее часто. Сюда входят прием медикаментов, выполнение специальных упражнений лечебной физкультуры и физиопроцедуры. Другим методом терапии болезни Хаглунда является оперативное вмешательство, которое назначается только в крайнем случае, когда консервативное лечение показало свою неэффективность либо в запущенной форме заболевания. Главным недостатком операции, как правило, называют потерю чувствительности пятки в дальнейшем.
Давайте более подробно рассмотрим методы консервативной терапии остеохондропатии. Пациенту с данным диагнозом назначается ношение специальной обуви и стелек ортопедического назначения, так как это помогает снизить болезненный синдром и предотвратить развитие плоскостопия. Самыми распространенными марками ортопедических стелек, предпочитаемых ортопедами, считаются «Ор. Последние способны распределять нагрузку с пораженной пятки на всю стопу, фиксируя своды и не позволяя им уплотняться. Помимо этого, такие стельки улучшают кровообращение в стопе и снимают усталость с ног.
Кроме специальной обуви и стелек, пациентам с остеохондропатией назначаются нестероидные противовоспалительные препараты, которые применяются в качестве обезболивающих средств. К таковым относятся «Нимесулид», «Ибупрофен» и т. д.
Длительность терапии и дозировка лекарственного средства, как и его выбор, определяются лечащим врачом, так как заболеванию наиболее подвержены пациенты детского возраста. В исключительных случаях при сильной боли может производиться блокада района пятки «Лидокоином» или «Новокаином». Иногда может потребоваться наложение гипсовой повязки или ортеза.
Терапия остеохондропатии пяточной кости у детей в обязательном порядке должна включать курс физиопроцедур. Как правило, это электрофорез с использованием «Анальгина» или «Новокаина» или озокеритотерапия. Не менее эффективно применять компрессы и ванночки с содой, солью и специальными травяными сборами. В комплексной терапии назначаются также и витамины, кальций. В период реабилитации проходится курс массажей и лечебной физической культуры для восстановления подвижности стоп.
Иногда может понадобится операция на пяточной кости.
Как лечить апофизит у детей?
Когда больной обращается в больницу с острыми болями в пятке, врач прежде чем начать лечение проводит полное обследование: осмотр, рентген, анализ крови. После определения причин и установки диагноза назначается курс лечения и физиотерапевтические процедуры.
При таких заболеваниях как апофизит или разрыве сухожилия назначаются следующее лечение:
- курс витаминотерапии;
- полный покой ногам;
- ограничение физической нагрузки;
- лечебная гимнастика — выполнение специально разработанных упражнений и массажа;
- облучение кварцем;
- бальнеофизиотерапевтические процедуры;
- препараты, которые помогут преодолеть болевой барьер (в виде лечебных мазей и кремов) во время болей- легкие анальгетики, у детей с частыми болями- ибупрофен;
Ношение супинаторов, смена повседневной обуви на более комфортную, ортопедическую модель, которая не будет натирать ноги и обеспечит им правильное расположение.
- предохранение пятки от давления путем перевязок;
- ножные ванны;
- парафин;
- коротковолновая терапия;
Причины развития остеохондропатии
Как правило, начальный этап образования патологии провоцирует асептический некроз ладьевидной кости стопы, который становится причиной перелома и сопровождается отделением фрагментов костной ткани. Далее происходит рассасывание патологически измененных тканей. При своевременном лечении пораженные участки полностью восстанавливаются. В запущенных случаях развивается воспалительный процесс, который приводит к сложным деформациям. Основная причина образования патологии не установлена. Спровоцировать развитие дегенеративных нарушений способны травмы, большие нагрузки на кости и мягкие ткани стопы, а также сопутствующие системные болезни.
В основном некроз ладьевидной кости возникает из-за нарушения кровообращения и питания тканей. На начальных этапах остеохондропатия не проявляется. Диагностируется при выраженном воспалительном процессе в пораженных участках кости.
Существует ряд негативных факторов, которые способны ускорить дегенерацию костной ткани:
- генетическая предрасположенность;
- дисфункция эндокринной системы;
- систематические воспалительные процессы;
- нарушение фосфорно-кальциевого обмена;
- патологии сосудистой системы с изменением процесса кровообращения.
Вернуться к оглавлению
Что представляет собой пяточный апофизит
Апофизит пяточной кости — патология воспалительного характера, проявляющаяся в период роста и развития скелета. В основном поражает детей в возрасте от 8 до 14 лет.
Справка. В МКБ-10 заболевание относится к группе М92.8 «Другой уточненный юношеский остеохондроз», содержащий лишь одну подгруппу — пяточный апофизит.
В основе механизма развития заболевания лежит нарушение роста костной ткани. Дело в том, что у детей скелет еще не сформирован, и имеются хрящевые прослойки — зоны роста, которые и обеспечивают рост костей в длину.
Активный всплеск роста приходится на 11–13 лет у девочек и на 12–14 лет у мальчиков. Как раз в этот возрастной период диагностируется наибольшее количество случаев развития патологии. А происходит это потому, что при активном росте ребенка кости удлиняются, а мышцы и сухожилия за ними не успевают. Из-за этого происходит напряжение и натяжение икроножной мышцы и ахиллова сухожилия.
На фоне таких процессов любое негативное влияние на область пятки способно спровоцировать воспалительный процесс и развитие апофизита.
Как распознать?
Ярко выраженные симптомы поражения пяточной кости отмечаются у девочек в период формирования гормонального фона. Основным признаком болезни является болевой синдром, который приводит к изменению походки и быстрой утомляемости мышечных тканей. Болевые ощущения возникают остро при физической активности и даже длительном пребывании в статическом положении. Если отмечается двустороннее поражение ног, ребенок перестает опираться на пятки при ходьбе и осуществляет упор на пальцы. При этом возникают чрезмерные нагрузки на переднюю часть стопы, что может спровоцировать развитие плоскостопия и деформацию пальцев.
Болезнь провоцирует тяжелые дистрофические повреждения костной ткани.
При развитии остеохондропатии пяточной кости детей ограничивают в физической активности, что приводит к атрофии мышечных волокон и снижению их тонуса. Такое состояние проявляется мышечной слабостью и ноющими болями в мягких тканях. Изменение походки оказывает патологическое воздействие не только на стопы, но и другие части нижних конечностей. Болезнь может распространиться на область таранной кости голеностопного сочленения, бедра и позвоночный столб. Возрастает риск развития патологии сесамовидной кости первого плюснефалангового сустава. Если возникает болезнь Шинца или остеохондроз пяточной кости, симптоматика дополняется повышением местной температуры, отечностью и гиперемией кожных покровов, а также возрастанием интенсивности болей и существенным нарушением подвижности в пораженных участках.
Перелом подвздошной кости
Переломы подвздошной кости обычно возникают в результате прямого удара или сдавливания костей таза. У детей перелом в области крыла подвздошной кости может возникать и в результате резкого сокращения мышц ягодиц. Симптомами перелома являются:
- Выраженный отек тканей в месте перелома;
- Резкая боль, усиливающаяся при любой попытке движения ногой;
- Резкое снижение функции нижней конечности на стороне поражение, т.е. при травме правой подвздошной кости нарушаются функции правой ноги, а при поражении слева – соответственно левой.
Перелом подвздошной кости сопровождается значительным кровоизлиянием, при этом гематома распространяется по всей боковой поверхности таза и верхней трети бедра. Нередко наблюдается напряжение мышц передней брюшной стенки.
При подозрении на перелом подвздошной кости пострадавшего следует доставить в стационар в положении лежа на спине. Под колени помещают небольшой валик. Если перелом без смещения, то выполняют местную анестезию области перелома, ногу помещают в специальную шину и назначают строгий постельный режим на три – четыре недели. При переломах со смещением выполняют оперативное вмешательство, целью которого является сопоставление и отломков (репозиция), после чего нога помещается в шину и травмированному пациенту назначают постельный режим на месяц. Затем назначают физиотерапевтическое лечение, массаж. Обязательны занятия лечебной физкультурой. Обычно полное восстановление функции нижней конечности наблюдается через 1,5 – 2 месяца после отмены постельного режима.